消化科 | 需要了解的结肠息肉那些事
“息肉”是消化道很常见的病变。
什么叫“息肉”?
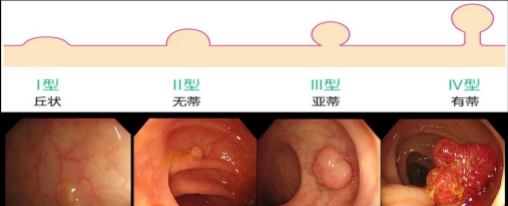
从黏膜表面突出到肠腔的息肉状病变,在未确定病理性质前均称为息肉,按病理可分为:腺瘤性息肉、炎性息肉、增生性息肉、错构瘤性息肉等。国内结直肠癌的发生率及死亡率均位于恶性肿瘤第5位,结直肠癌的发生与结肠息肉密切相关。结直肠癌对患者本人、患者家庭无疑是沉重的打击。那怎么预防或者减少结直肠癌的发生呢?无疑是在结肠息肉发展为癌之前就将其处理掉可大大降低结直肠癌的发生。
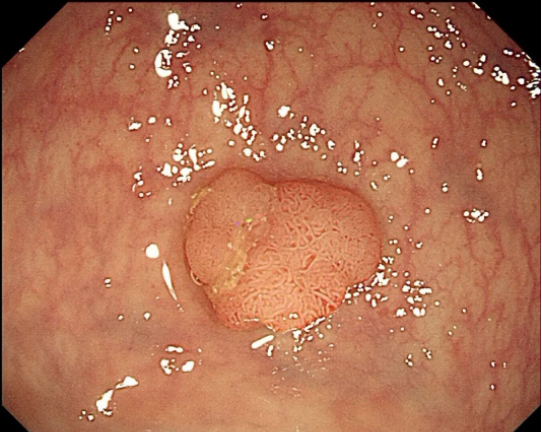
腺瘤性息肉
无蒂锯齿状息肉
新知识:无蒂锯齿状病变是一种比较特殊的“息肉”,它长得十分隐蔽,拥有多种伪装手段:表面有粪便或粘液覆盖、平坦生长,极难发现,如果医生没有足够的敏感性,是比较容易漏诊的,而它看上去比腺瘤“温和”,那是我们被它的表面现象所欺骗。这是一类较容易漏诊的一种息肉,且有较高的癌变风险。有文献报道最短仅13个月就发生癌变了。
那是不是所有的结肠息肉都会发生癌变呢?
结肠癌发生有四个途径,其中两个与结肠息肉有关,95%以上的结肠癌是由结肠息肉演变来的。但不是所有的结肠息肉都会发生癌变。其中腺瘤和锯齿状腺瘤均会发展为结肠癌。而大部分增生性息肉、错构瘤性息肉不会发生癌变。
结肠息肉多久会演变成癌呢?
腺瘤性息肉一般需10年以上才会癌变,而大于1cm的息肉被称为高危息肉或进展性息肉,其更容易发生癌变。我们临床也遇到小于1cm的息肉就已经是进展期癌了。而锯齿状腺瘤发生癌变的时间更短,一般为3-6年。
癌变的“息肉”(图片来源于国外文献)
结肠息肉有什么症状?
大结肠息肉可导致便血症状,息肉位置靠近直肠或乙状结肠者以鲜血便为主。一部分息肉分泌粘液较多可出现粘液便情况。少部分直肠长蒂息肉可脱出于肛门外。但是大部分结肠息肉是没有症状的,当其出现便血、排便困难、大便习惯改变时往往提示息肉已经癌变,甚至已经是深层浸润的癌。
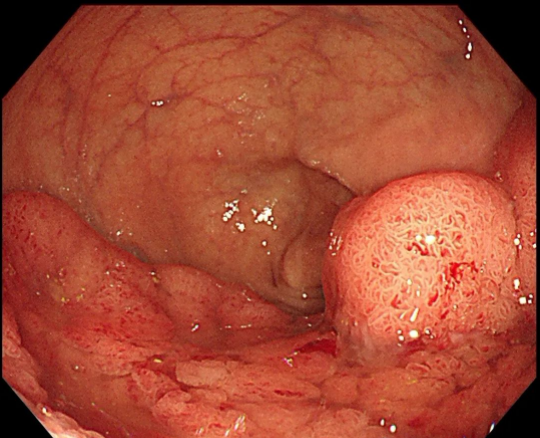
特殊形态的“息肉”——侧向发育型肿瘤
结肠息肉有哪些诊断方法?
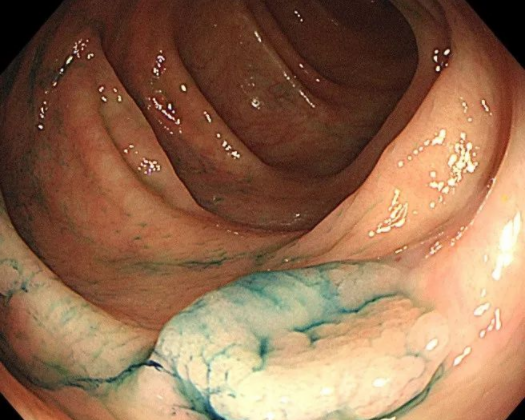
直肠指诊可触及低位息肉;肠镜可直视到息肉;钡灌肠可显示充盈缺损;病理检查可确诊。其中肠镜的准确率最高,而且现在通过高清的内镜可以初步内镜下判断息肉性质、是否发生癌变、是否有深层的浸润。

结肠镜检查(图片来源于网络)
结肠息肉的治疗方法?
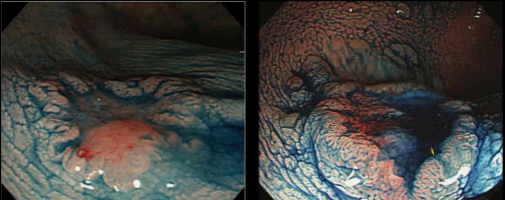
大部分结肠息肉均可以通过内镜下切除,对于小于0.5cm的息肉可以采用活检钳夹除,0.5-1cm的扁平息肉可以使用冷圈套器息肉切除术,带蒂的或者>1cm的息肉可以使用内镜下粘膜切除术(EMR)的方法。>2cm的息肉可以使用内镜下粘膜下剥离术(ESD)。对于有粘膜下浸润的息肉则需外科手术进行治疗。
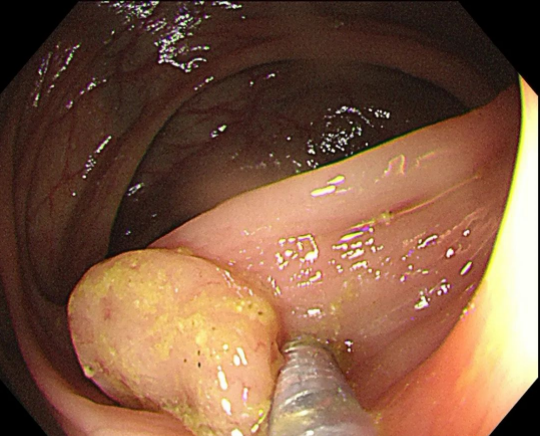
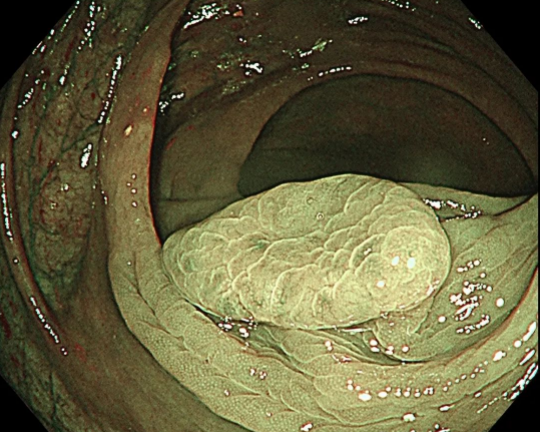
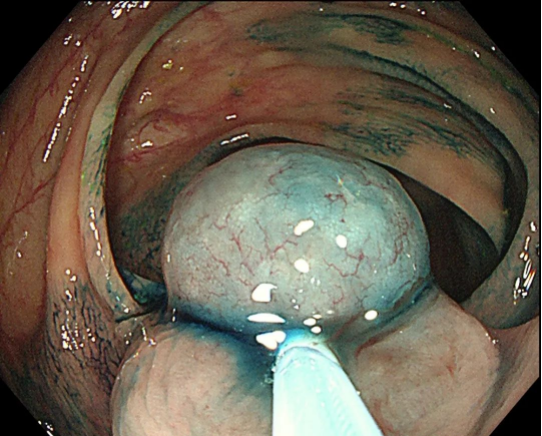

结肠息肉的内镜下切除(EMR)
写在最后!
哪些人需要进行肠镜筛查结肠息肉呢?多久查一次肠镜呢?
一、45岁以上的健康人群;
有结直肠癌家族史者(放宽至40岁,根据家族史发病年龄可以大幅提前);
有以下症状者:便血、反复大便隐血阳性(胃镜已排查者)、大便习惯改变者;
有炎症性肠病者;
既往有结肠息肉、结肠癌病史者。
二、一般一次肠镜检查未见异常可间隔5年再次复查,但由于肠道准备、肠道弯曲、皱褶以及检查医生水平差异,结肠息肉的漏诊率达20-30%,所以可适当降低肠镜检查周期。而对多于3枚息肉、有>1cm的腺瘤性息肉、腺瘤伴高级别上皮内瘤变者建议1年复查。>1cm的锯齿状腺瘤或多枚锯齿状腺瘤建议半年复查肠镜。
小贴士:
肠镜检查最重要的一步就是肠道准备,非常重要,是肠镜检查的最基本前提。肠镜检查质量的高低与肠道清洁有着十分重要的关系,没有好的肠道准备,再高水平的医生用再好的肠镜也不可能做好诊断。


用户登录
还没有账号?
立即注册