守住咽喉要道,单有“照妖镜”,不够!
咽食管相通,喉气管相通,如果咽和喉都出现问题,就是所谓的卡脖子问题,这个阵地不容有失。
70岁的王大爷,最近有点糟心,7月之前罹患胃癌,胃被切了一大半,谁知在6月5日胃镜复查中,发现食管和咽部左、右侧梨状窝有问题,医生结合放大胃镜检查,考虑均为早癌。
病理结果这三个部位都是“鳞状上皮高级别上皮内瘤变”,坐实了早癌的诊断,咽喉要道面临失守的风险。
王大爷知道应对癌症的四早原则,“早预防、早发现、早诊断、早治疗”,也知道南医大附属泰州人民医院消化内镜的技术很棒,于是找到消化科副主任翟恒勇要求解决咽部和食管上的早癌。
食管上早癌ESD(内镜下粘膜剥离术)是个常规手术,咽部浅表癌用ESD做,医院还未开展,国内仅有极少数内镜专家对此进行了探索与尝试。
但一个小小咽部早癌,用传统开放手术,肯定不合适。
翟主任考虑王大爷做过胃癌手术,认为ESD(内镜下粘膜剥离术)治疗是首选。
咽部靠近气管入口的位置,该处黏膜非常浅薄,厚度小于0.5毫米,并且空间狭小、解剖结构复杂要求术者对内镜的操控必须具备过人的精确性和稳定性,也对麻醉医生和护士的配合提出了新挑战。
鉴于王大爷咽部双侧梨状窝早癌和食管早癌,翟主任为他制定了详细的手术计划,考虑到术中要多次粘膜下注射,易引起喉头水肿,导致窒息,麻醉科徐玉明主任制定了拔管前使用激素预防喉头水肿的麻醉方案。
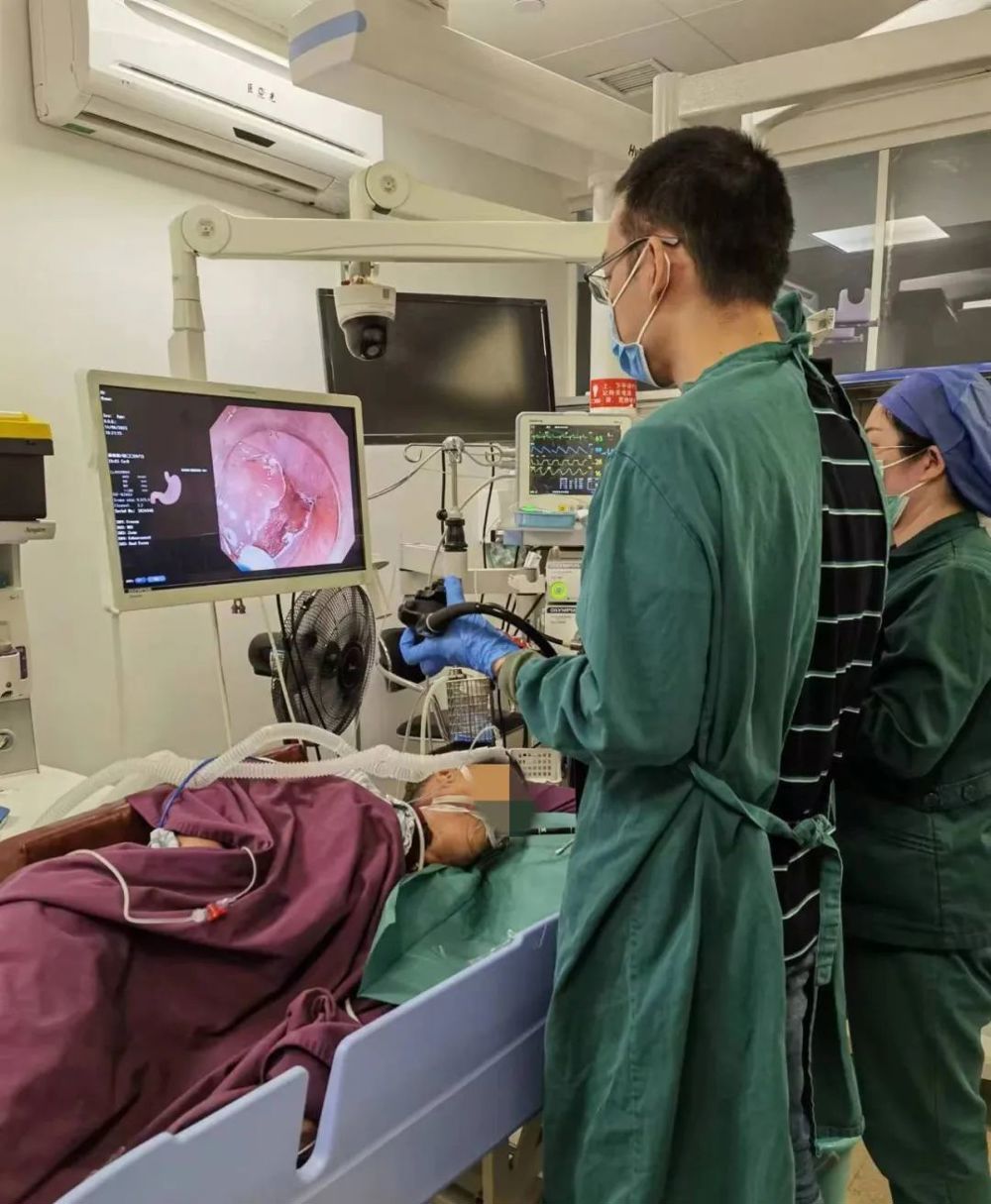
一切准备就绪,6月14日下午翟主任对胃镜的光源进行调整,使用窄带光成像,将红光去掉,用短波长的蓝、绿光照到病变位置,视线里立即出现“棕色区”,这是咽部浅表癌NBI下的典型表现,这个操作瞬间让胃镜成了“照妖镜”。
他随即标定病变部位,粘膜下注射、病灶隆起、切开黏膜并对病变区域黏膜层及黏膜下层进行剥离。
整个手术一气呵成,双侧梨状窝早癌和食管早癌顺利切除。
与多数医院转入ICU,待创面及喉头水肿消除后拔管不同的是,麻醉科徐玉明主任在充分评估风险后,现场顺利拔管,王大爷完全清醒后离开内镜中心。
本例手术为我院第一例下咽部ESD术,证明ESD手术治疗下咽部病灶是安全有效的。
对比传统手术方式有着创伤小、术后疼痛轻、恢复快等优势。
结合术前严格的评估,术中精细的操作,科学的围手术期管理,ESD有望为下咽部浅表癌的治疗提供一种新选择。





用户登录
还没有账号?
立即注册